ఆస్థమాలోనూ హాయిగా..
ఆస్థమా దీర్ఘకాల శ్వాసకోశ సమస్య. ప్రత్యేకించి ఊపిరితిత్తుల్లోని గాలిగొట్టాలకు సంబంధించిన సమస్య. దుమ్ము ధూళి ఉన్న ప్రాంతాలకు వెళ్లినపుడు ఎవరికైనా దగ్గు రావటం సహజమే. నిజానికిది హాని కలిగించేవాటిని బయటకు నెట్టివేయటానికి శరీరం చేసే ప్రయత్నమే. అయితే ఆస్థమా వచ్చే స్వభావం
దీర్ఘకాలం వెంటాడేదే కావొచ్చు. పూర్తిగా నయం కాకపోవచ్చు. కానీ కచ్చితంగా నియంత్రణలో ఉంచుకోవచ్చు. అవును. తగు జాగ్రత్తలు పాటిస్తూ, క్రమం తప్పకుండా మందులు తీసుకుంటుంటే ఆస్థమా ఉన్నా కూడా అందరిలా హాయిగా ఉండొచ్చు. అన్ని పనులూ చేసుకోవచ్చు. జీవితంలో ఉన్నత శిఖరాలకు చేరుకోవచ్చు. అయినా కూడా ఆస్థమా అనగానే మనదగ్గర ఎన్నో భయాలు. ఎన్నెన్నో అపోహలు. ప్రపంచవ్యాప్తంగా సుమారు 24 కోట్ల మంది ఆస్థమాతో బాధపడుతుండగా.. వీరిలో 12-13% మంది మనవాళ్లే. అంతేకాదు.. ఆస్థమాతో మరణిస్తున్నవారిలో 42% మంది మనవాళ్లే ఉంటుండటం మరింత విషాదకరం. సమర్థవంతమైన మందులు అందుబాటులో ఉన్నా కూడా ఆస్థమాను కట్టడి చేయటంలో విఫలమవుతున్నామనటానికి ఇదే నిదర్శనం. సమస్యను సరిగా నిర్ధారించలేకపోవటం, వేరే సమస్యలుగా పొరపడటం, సరైన చికిత్స తీసుకోకపోవటం, ఇన్హేలర్ల మీద లేనిపోని అనుమానాల వంటివన్నీ ఇందుకు దారితీస్తున్నాయి. అందుకే ఆస్థమా మీద అవగాహన పెంచుకోవటం అత్యవసరమని ప్రపంచ ఆస్థమా దినం నినదిస్తోంది. లక్షణాలను విశ్లేషించుకోవటం, అలర్జీ ప్రేరకాలను గుర్తించటం, సమస్య తీవ్రతను మదింపు వేయటం, అవసరమైన మేరకు చికిత్సలను మార్చుకోవటం ద్వారా ఆస్థమాకు పూర్తిగా కళ్లెం వేయొచ్చని సూచిస్తోంది.
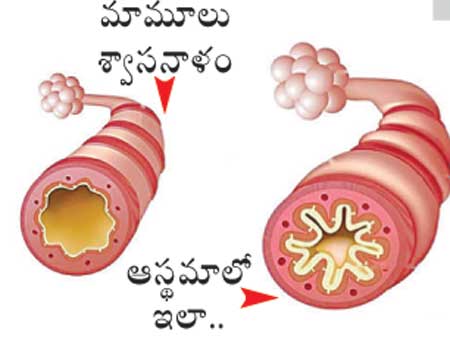
 ఆస్థమా దీర్ఘకాల శ్వాసకోశ సమస్య. ప్రత్యేకించి ఊపిరితిత్తుల్లోని గాలిగొట్టాలకు సంబంధించిన సమస్య. దుమ్ము ధూళి ఉన్న ప్రాంతాలకు వెళ్లినపుడు ఎవరికైనా దగ్గు రావటం సహజమే. నిజానికిది హాని కలిగించేవాటిని బయటకు నెట్టివేయటానికి శరీరం చేసే ప్రయత్నమే. అయితే ఆస్థమా వచ్చే స్వభావం (అటోపీ) గలవారికి ఇలాంటి పరిస్థితులు విపరీతంగా పరిణమిస్తుంటాయి. దుమ్ము ధూళి వంటివి తగిలినపుడు ఉన్నట్టుండి అలర్జీ ప్రేరేపితమై గాలిగొట్టాలు అతిగా స్పందిస్తుంటాయి. ఆస్థమాకు మూలం ఇదే. మనం పీల్చుకునే గాలి శ్వాసనాళం ద్వారా ఊపిరితిత్తుల లోపలికీ, బయటకూ వస్తుంది కదా. ఈ శ్వాసనాళం పైనుంచి రెండుగా చీలుతూ వచ్చి.. మళ్లీ చిన్నచిన్న గొట్టాలుగా విడిపోతూ.. సూక్ష్మమైన గాలిగదుల్లోకి గాలిని చేరవేస్తుంది. గాలి ప్రవాహాన్ని నియంత్రించటంలో గాలి గొట్టాల చుట్టూ ఉండే మృదువైన కండరం కీలక పాత్ర పోషిస్తుంది. కండరం వదులైనప్పుడు గొట్టాలు విప్పారతాయి, బిగుసుకుపోతే సంకోచిస్తాయి. అలాగే గొట్టాల లోపల జిగురుపొరలోని కణాలు చిక్కటి ద్రవాన్ని ఉత్పత్తి చేస్తుంటాయి. ఇది గొట్టాలు ఎండిపోకుండా, దుమ్ముధూళి వంటివి ఊపిరితిత్తుల్లోకి వెళ్లకుండా కాపాడుతుంది. మరోవైపు రోగనిరోధక వ్యవస్థ బ్యాక్టీరియా, వైరస్ వంటివి లోనికి వెళ్లకుండా ఎప్పటికప్పుడు జాగ్రత్తగా కనిపెట్టుకొని ఉంటుంది. వీటి పనితీరు ఎక్కడ అస్తవ్యస్తమైనా సమస్యకు దారితీస్తుంది. ఆస్థమా వచ్చే స్వభావం గలవారిలో గాలిగొట్టాలకు అలర్జీ కారకాలు తగిలినప్పుడు రోగనిరోధక కణాలు అతిగా స్పందిస్తాయి. దీంతో వాపు ప్రక్రియ (ఇన్ఫ్లమేషన్) తలెత్తుతుంది. ఫలితంగా గాలిగొట్టాల గోడలు ఉబ్బిపోయి లోపలి మార్గం సన్నబడుతుంది. జిగురుద్రవం ఉత్పత్తీ ఎక్కువై.. అది లోపలే చిక్కుకు పోతుంది. అంతేకాదు.. రోగనిరోధక వ్యవస్థలో భాగమైన మాస్ట్ కణాలు హిస్టమిన్ అనే రసాయనాన్ని విడుదల చేస్తాయి. ఇది గాలిగొట్టాల కండరం సంకోచించేలా చేస్తుంది. దీంతో శ్వాస తీసుకోవటం, వదలటం కష్టమైపోతుంది. దగ్గు, ఆయాసం, పిల్లికూతల వంటివన్నీ మొదలవుతాయి. కొందరిలో ఇలాంటి లక్షణాలు కొద్దిసేపే ఉండొచ్చు. మందులు తీసుకోకపోతే గంటలకొద్దీ వేధించొచ్చు. సమస్య మరీ తీవ్రమైతే ప్రాణాంతకంగానూ పరిణమించొచ్చు. కాబట్టి ఆస్థమాపై అవగాహన పెంచుకోవటం అత్యవసరం.
ఆస్థమా దీర్ఘకాల శ్వాసకోశ సమస్య. ప్రత్యేకించి ఊపిరితిత్తుల్లోని గాలిగొట్టాలకు సంబంధించిన సమస్య. దుమ్ము ధూళి ఉన్న ప్రాంతాలకు వెళ్లినపుడు ఎవరికైనా దగ్గు రావటం సహజమే. నిజానికిది హాని కలిగించేవాటిని బయటకు నెట్టివేయటానికి శరీరం చేసే ప్రయత్నమే. అయితే ఆస్థమా వచ్చే స్వభావం (అటోపీ) గలవారికి ఇలాంటి పరిస్థితులు విపరీతంగా పరిణమిస్తుంటాయి. దుమ్ము ధూళి వంటివి తగిలినపుడు ఉన్నట్టుండి అలర్జీ ప్రేరేపితమై గాలిగొట్టాలు అతిగా స్పందిస్తుంటాయి. ఆస్థమాకు మూలం ఇదే. మనం పీల్చుకునే గాలి శ్వాసనాళం ద్వారా ఊపిరితిత్తుల లోపలికీ, బయటకూ వస్తుంది కదా. ఈ శ్వాసనాళం పైనుంచి రెండుగా చీలుతూ వచ్చి.. మళ్లీ చిన్నచిన్న గొట్టాలుగా విడిపోతూ.. సూక్ష్మమైన గాలిగదుల్లోకి గాలిని చేరవేస్తుంది. గాలి ప్రవాహాన్ని నియంత్రించటంలో గాలి గొట్టాల చుట్టూ ఉండే మృదువైన కండరం కీలక పాత్ర పోషిస్తుంది. కండరం వదులైనప్పుడు గొట్టాలు విప్పారతాయి, బిగుసుకుపోతే సంకోచిస్తాయి. అలాగే గొట్టాల లోపల జిగురుపొరలోని కణాలు చిక్కటి ద్రవాన్ని ఉత్పత్తి చేస్తుంటాయి. ఇది గొట్టాలు ఎండిపోకుండా, దుమ్ముధూళి వంటివి ఊపిరితిత్తుల్లోకి వెళ్లకుండా కాపాడుతుంది. మరోవైపు రోగనిరోధక వ్యవస్థ బ్యాక్టీరియా, వైరస్ వంటివి లోనికి వెళ్లకుండా ఎప్పటికప్పుడు జాగ్రత్తగా కనిపెట్టుకొని ఉంటుంది. వీటి పనితీరు ఎక్కడ అస్తవ్యస్తమైనా సమస్యకు దారితీస్తుంది. ఆస్థమా వచ్చే స్వభావం గలవారిలో గాలిగొట్టాలకు అలర్జీ కారకాలు తగిలినప్పుడు రోగనిరోధక కణాలు అతిగా స్పందిస్తాయి. దీంతో వాపు ప్రక్రియ (ఇన్ఫ్లమేషన్) తలెత్తుతుంది. ఫలితంగా గాలిగొట్టాల గోడలు ఉబ్బిపోయి లోపలి మార్గం సన్నబడుతుంది. జిగురుద్రవం ఉత్పత్తీ ఎక్కువై.. అది లోపలే చిక్కుకు పోతుంది. అంతేకాదు.. రోగనిరోధక వ్యవస్థలో భాగమైన మాస్ట్ కణాలు హిస్టమిన్ అనే రసాయనాన్ని విడుదల చేస్తాయి. ఇది గాలిగొట్టాల కండరం సంకోచించేలా చేస్తుంది. దీంతో శ్వాస తీసుకోవటం, వదలటం కష్టమైపోతుంది. దగ్గు, ఆయాసం, పిల్లికూతల వంటివన్నీ మొదలవుతాయి. కొందరిలో ఇలాంటి లక్షణాలు కొద్దిసేపే ఉండొచ్చు. మందులు తీసుకోకపోతే గంటలకొద్దీ వేధించొచ్చు. సమస్య మరీ తీవ్రమైతే ప్రాణాంతకంగానూ పరిణమించొచ్చు. కాబట్టి ఆస్థమాపై అవగాహన పెంచుకోవటం అత్యవసరం.
|
ఎక్కడివీ అలర్జీ కారకాలు? అలర్జీ కారకాలు ఎక్కడైనా ఉండొచ్చు. దుమ్ము ధూళి, పుప్పొడి, కాలుష్యం, వైరల్ ఇన్ఫెక్షన్లు, వాతావరణ మార్పుల వంటివన్నీ అలర్జీని తెచ్చిపెట్టొచ్చు. పెంపుడు జంతువుల బొచ్చు, మెత్తటి బొమ్మలు, తివాచీల్లో పోగుపడే దుమ్ము, చెమ్మ ఉన్నచోట పెరిగే ఫంగస్, బొద్దింకల వంటి కీటకాలు, తవిటి పురుగులు, బట్టల సబ్బులు, ఆహార పదార్థాల నిల్వకోసం వాడే ప్రిజర్వేటివ్లు, అగరుబత్తీలు, దోమల బత్తీలు, సిగరెట్ల నుంచి వెలువడే పొగలు, ఆస్ప్రిన్ వంటి కొన్నిరకాల మందులు, మానసిక ఒత్తిడి.. .. ఇలా ఏదైనా ఆస్థమాను ప్రేరేపించొచ్చు.నిర్ధారణ-పరీక్షలు |
|
ఇన్హేలర్లపై అపోహలు వద్దు  ఇన్హేలర్లో మందుల మోతాదు మైక్రోగ్రాముల్లో ఉంటుంది. ఇవి నేరుగా శ్వాసనాళం మీద పనిచేస్తాయి. వెంటనే ఉపశమనం కలిగిస్తాయి. దుష్ప్రభావాలు కూడా ఉండవు. కానీ మనదగ్గర 40% మందికి ఇన్హేలర్ సరిగా వాడుకోవటమే తెలియటం లేదు. ఆస్థమాకు ఇన్హేలర్ మందులే ప్రధాన చికిత్సని గుర్తించాలి. వీటిపై అపోహలు, భయాలు పెట్టుకోవటం తగదు. ఇన్హేలర్లో మందుల మోతాదు మైక్రోగ్రాముల్లో ఉంటుంది. ఇవి నేరుగా శ్వాసనాళం మీద పనిచేస్తాయి. వెంటనే ఉపశమనం కలిగిస్తాయి. దుష్ప్రభావాలు కూడా ఉండవు. కానీ మనదగ్గర 40% మందికి ఇన్హేలర్ సరిగా వాడుకోవటమే తెలియటం లేదు. ఆస్థమాకు ఇన్హేలర్ మందులే ప్రధాన చికిత్సని గుర్తించాలి. వీటిపై అపోహలు, భయాలు పెట్టుకోవటం తగదు.* ఇన్హేలర్లు చివరిదశలో మాత్రమే ఇస్తారన్నది కొందరి అపోహ. ఇందులో ఏమాత్రం నిజం లేదు. నిజానికి ఆస్థమాకు తొలి చికిత్స ఇన్హేలర్లే. * ఒకసారి ఇన్హేలర్ మందు మొదలుపెడితే దానికి అలవాటు పడిపోతామన్నది మరికొందరి భయం. ఇన్హేలర్లో వాడుకునేవి మాదకద్రవ్యాలు కావు. శరీరానికి మేలు చేసే మందులు. ఇవేవీ వ్యసనానికి దారితీయవు. కాబట్టి భయాలు అక్కర్లేదు. * ఇన్హేలర్ల ఖరీదు ఎక్కువన్నది మరికొందరి అభిప్రాయం. వీటితో ఒనగూడే లాభాలతో పోలిస్తే అయ్యే ఖర్చు ఒక లెక్కలోకే రాదు. ఆస్థమా నియంత్రణలో లేక ఆసుపత్రిలో చేరితే అయ్యే ఖర్చుతో పదేళ్లకు సరిపడిన ఇన్హేలర్ మందులు కొనుక్కోవచ్చు! * బయటకు వెళ్లినా కూడా ఇన్హేలర్ వెంట తీసుకెళ్లాలి. * వ్యాయామం చేసేటప్పుడు ఆస్థమా తలెత్తే వాళ్లు ముందుగానే ఇన్హేలర్ మందు తీసుకోవాలి. వ్యాయామాన్ని క్రమంగా పెంచుకుంటూ రావాలి. |
|
నివారణ ఉత్తమం  ఆస్థమాను పూర్తిగా నయం చేయలేం. దీన్ని నియంత్రించుకోవటం ఒక్కటే మార్గం. కొన్ని జాగ్రత్తలతో దీన్ని కచ్చితంగా సాధించొచ్చు. అలర్జీ కారకాలను గుర్తించి దూరంగా ఉండటం అన్నింటికన్నా ముఖ్యం ఆస్థమాను పూర్తిగా నయం చేయలేం. దీన్ని నియంత్రించుకోవటం ఒక్కటే మార్గం. కొన్ని జాగ్రత్తలతో దీన్ని కచ్చితంగా సాధించొచ్చు. అలర్జీ కారకాలను గుర్తించి దూరంగా ఉండటం అన్నింటికన్నా ముఖ్యం* వీలైనంత వరకు దుమ్ము ధూళి ఉన్న ప్రాంతాలకు వెళ్లకుండా చూసుకోవాలి. ఒకవేళ వెళ్తే ముక్కుకు, నోటికి రుమాలు కట్టుకోవాలి. వీలైతే మాస్క్ ధరించాలి. * ఎక్కువసేపు ఉండేది ఇంట్లోనే కాబట్టి ఇల్లు శుభ్రంగా ఉంచుకోవాలి. * దోమల బత్తీలు వాడుకోవద్దు. * నేలను చీపురుతో చిమ్మకుండా గుడ్డతో తుడుస్తూ శుభ్రం చేసుకోవటం మంచిది. * దిండు కవర్లు, దుప్పట్లను ఎప్పటికప్పుడు శుభ్రం చేసుకోవాలి. వీటిని వారానికోసారి ఎండలో పెట్టాలి. * గోడలకు చెమ్మ పట్టకుండా చూసుకోవాలి. * బొద్దింకల వంటి కీటకాలు లేకుండా చూసుకోవాలి. * ఆస్థమాతో పాటు ఇతరత్రా సమస్యలేవైనా ఉంటే వాటికి చికిత్స తీసుకోవాలి. * యోగా, ధ్యానం చేయటం మంచిది. వీటితో మానసిక ఒత్తిడి తగ్గుముఖం పడుతుంది. * వైరల్ ఇన్ఫెక్షన్ల మూలంగా ఆస్థమా దాడి చేయటం ఎక్కువ. కాబట్టి ఫ్లూ, న్యుమోనియా టీకా విధిగా తీసుకోవాలి. |
|
విజయం సాధ్యమే! ఆస్థమాతో బాధపడుతున్నా ఉన్నత స్థానాలకు చేరుకున్నవారు ఎందరో ఉన్నారు. 1994 ఒలింపిక్స్లో పాల్గొన్న క్రీడాకారుల్లో దాదాపు 58 మంది ఆస్థమా బాధితులే! వీరిలో 26 మంది బంగారు పతకాలు సాధించటం విశేషం. కాబట్టి ఆస్థమాకు భయపడాల్సిన పనిలేదు. మందులు సరిగా వాడుకుంటే అందరిలాగానే మామూలుగా గడపొచ్చు. విజయ శిఖరాలను అధిరోహించొచ్చు.ఎవరికి వస్తుంది? |
|
ప్రధానంగా నాలుగు లక్షణాలు ఆస్థమాలో ప్రధానంగా దగ్గు, ఆయాసం, పిల్లికూతలు, ఛాతీ బరువుగా ఉండటం వంటి లక్షణాలు ఉంటాయి. అయితే అందరికీ ఇవన్నీ ఉండాలనేమీ లేదు. కొందరికి ఒకట్రెండు లక్షణాలే కనబడుతుండొచ్చు. కొందరికివి తరచుగా వస్తూ పోతుండొచ్చు. కొందరికి ప్రత్యేకించి కొన్ని సమయాల్లోనే కనబడుతుండొచ్చు. కొందరికి ఎప్పుడూ వేధిస్తుండొచ్చు. కొందరికి పిల్లికూతలు లేకుండానూ ఆస్థమా ఉండొచ్చు. దీన్ని ‘సైలెంట్ ఛెస్ట్’ అంటారు.చికిత్స - మందులు రిలీవర్లు: గాలిగొట్టాలు విప్పారేలా చేసే మందులివి (బ్రాంకోడైలేటర్లు). లక్షణాలు ఉద్ధృతంగా ఉన్నప్పుడు ఇవి తక్షణం ఉపశమనం కలిగిస్తాయి. వీటిల్లో దీర్ఘకాలం పనిచేసే మందులూ ఉన్నాయి. ఉన్నట్టుండి ఆస్థమా ఉద్ధృతమయినప్పుడూ దీర్ఘకాలం పనిచేసే రిలీవర్లు ఇవ్వాలని మార్గదర్శకాలు చెబుతున్నాయి. మామూలు ఆస్థమా అయితే వీటితోనే అదుపులోకి రావొచ్చు. ప్రివెంటర్లు: ఇవి శ్వాసనాళాల్లో అలర్జీ, వాపు ప్రక్రియ తలెత్తకుండా చూస్తాయి. మున్ముందు తరచుగా ఆస్థమా తలెత్తకుండా కాపాడతాయి. ఆస్థమా లక్షణాలు లేకపోయినా వీటిని దీర్ఘకాలం తీసుకోవాల్సి ఉంటుంది. ఆస్థమా నియంత్రణలో ఉండటానికివి బాగా తోడ్పడతాయి. రిలీవర్లు, ప్రివెంటర్లు రెండూ ఇన్హేలర్ల రూపంలోనే ఉంటాయి. ఇప్పుడు ఈ రెండు మందులు ఒకే ఇన్హేలర్ రూపంలోనూ అందుబాటులో ఉన్నాయి. ఇది ఆస్థమా దీర్ఘకాలం నియంత్రణలో ఉండటానికి తోడ్పడుతుంది. * మాంటీలుకాస్ మాత్రలు: రిలీవర్లు, ప్రివెంటర్లతో పాటు అవసరమైతే హిస్టమిన్ విడుదల కాకుండా చూసే మాంటీలుకాస్ మాత్రలు కూడా వేసుకోవాల్సి ఉంటుంది. కొత్త చికిత్సలు బయోలాజికల్స్: అలర్జీ ప్రేరేపితమైనపుడు ఐజీఈ యాంటీబాడీ- మాస్ట్ కణానికి అతుక్కుపోయి హిస్టమిన్ విడుదలయ్యేలా చేస్తుంది. దీంతో ఆస్థమా లక్షణాలు ఎక్కువవుతాయి. ఇలాంటివారికి ఒమాలిజుమాబ్ వంటి బయోలాజికల్స్ బాగా ఉపయోగపడతాయి. ఇంజెక్షన్ల రూపంలో ఉండే వీటిని నెలకు రెండు సార్ల చొప్పున ఐదారు నెలలు ఇవ్వాల్సి ఉంటుంది. ఇక ఈస్నోఫిల్ కణాలు బాగా ఎక్కువగా ఉంటే ఐఎల్5 యాంటీబాడీని అడ్డుకునే ఇంజెక్షన్లు ఉపయోగపడతాయి. బ్రాంకియల్ థర్మోప్లాస్టీ: ఇందులో నిర్ణీత మోతాదులో శ్వాసనాళం గోడ కండరానికి వేడి తగిలేలా చేస్తారు. దీంతో కండరం పలుచబడి, మార్గం వెడల్పవుతుంది. దీన్ని మూడు నెలల వ్యవధిలో మొత్తం మూడు సార్లు చేయాల్సి ఉంటుంది. |
|
మధ్యలో మానొద్దు మందుల విషయంలో చాలామంది చేసే పొరపాటు లక్షణాలు తగ్గగానే మానెయ్యటం. లక్షణాలు తగ్గినంత మాత్రాన ఆస్థమా నయమైనట్టు కాదు. గాలిగొట్టాల్లో నిరంతరం వాపు ప్రక్రియ జరుగుతూనే ఉంటుంది. దీంతో ఆస్థమా ఎప్పుడైనా ఉద్ధృతం కావొచ్చు. కాబట్టి ఇన్హేలర్ మందులను మధ్యలో మానేయటం తగదు. కొందరు వీటిని జీవితాంతం వాడుకోవాల్సి ఉంటుంది. కొన్నేళ్ల వరకూ లక్షణాలు కనబడకపోతే కొందరికి మందులు ఆపేసే అవకాశముంది. ఒకవేళ మందులు ఆపేసిన తర్వాత నెలలోపు లక్షణాలు తిరిగి కనబడితే దీర్ఘకాలం వాడుకోకతప్పదు. |
గమనిక: ఈనాడు.నెట్లో కనిపించే వ్యాపార ప్రకటనలు వివిధ దేశాల్లోని వ్యాపారస్తులు, సంస్థల నుంచి వస్తాయి. కొన్ని ప్రకటనలు పాఠకుల అభిరుచిననుసరించి కృత్రిమ మేధస్సుతో పంపబడతాయి. పాఠకులు తగిన జాగ్రత్త వహించి, ఉత్పత్తులు లేదా సేవల గురించి సముచిత విచారణ చేసి కొనుగోలు చేయాలి. ఆయా ఉత్పత్తులు / సేవల నాణ్యత లేదా లోపాలకు ఈనాడు యాజమాన్యం బాధ్యత వహించదు. ఈ విషయంలో ఉత్తర ప్రత్యుత్తరాలకి తావు లేదు.
మరిన్ని
తాజా వార్తలు (Latest News)
-

నేటి రాశి ఫలాలు.. 12 రాశుల ఫలితాలు ఇలా... (16/04/24)
-

‘యానిమల్’ మూవీ తమిళ వెర్షన్.. ఆడిటోరియం దద్దరిల్లే ఆన్సర్ ఇచ్చిన సందీప్రెడ్డి
-

బాల్టిమోర్ వంతెన ఘటన.. రంగంలోకి ఎఫ్బీఐ!
-

ఉత్తర గాజాకు తిరిగి వెళ్లొద్దు..! ఇజ్రాయెల్ హెచ్చరిక
-

జైల్లో కేజ్రీవాల్.. ‘ఆ పత్రాలపై ఖైదీలు సంతకాలు చేయలేరు’ - జైళ్లశాఖ డీజీ
-

‘వందే భారత్’ జోరు.. రెండు కోట్ల మంది ప్రయాణం!


