సంతానం సాఫల్యం !

గర్భధారణ. అతి సహజంగా, సాఫీగా సాగే ప్రక్రియ. అదేంటో కొందరికిదే అత్యంత సంక్లిష్టంగా మారుతుంది. ఏళ్లకేళ్లు సంతానం కోసం నిరీక్షిస్తున్నా కలగానే మిగిలిపోతుంటుంది. ఇలాంటి పరిస్థితుల్లోనే కృత్రిమ గర్భధారణ పద్ధతులు ఎంతగానో ఆదుకుంటున్నాయి. ఎందరికో సంతాన భాగ్యాన్ని ప్రసాదిస్తున్నాయి. ప్రయోగశాలలో అండాన్ని ఫలదీకరణ చెందించటం దగ్గరి నుంచి పిండం వృద్ధిని నిశితంగా గమనించటం, ఎలాంటి లోపాలు లేని మంచి నాణ్యమైన పిండాలను ఎంచుకోవటం, జన్యు సమస్యలను ముందే పసిగట్టటం, అవసరమైతే పిండాలను భద్రపరచుకోవటం వరకూ ఆధునిక పద్ధతులెన్నో సంతాన కలను సఫలం చేస్తున్నాయి.
సంతానలేమి ఎన్నోరకాలుగా ఒత్తిడికి గురిచేస్తుంది. మానసికంగా కుంగదీస్తుంది. పెళ్లయి రెండు, మూడేళ్లయినా..  సంతానం కోసం ప్రయత్నిస్తున్నా ఫలితం లేకపోతే మనసులో ఏదో వెలితిగానే ఉంటుంది. ప్రతి రేయీ కలత నిద్రతోనే గడుస్తుంది. నిస్సహాయత, కోపం, సిగ్గు, ఆత్మన్యూనత, ఆవేదన వంటి భావోద్వేగాలు మనసును ఉక్కిరిబిక్కిరి చేస్తుంటాయి. ప్రపంచంలో అత్యధిక జనాభా గల దేశమైనప్పటికీ మనదగ్గరా ఇలాంటి వేదనకు గురయ్యేవారు ఎందరో. సుమారు 2.75 కోట్ల మంది సంతానలేమితో బాధపడుతున్నారని.. ప్రతి 15 మంది దంపతుల్లో ఒక జంట సంతానం కలగక ఇబ్బంది పడుతున్నారని అంచనా. మహిళల్లో అండం విడుదల కాకపోవటం, అండాశయాల నుంచి వచ్చే ఫలోపియన్ గొట్టాలు మూసుకోవటం, ఎండోమెట్రియం పొర బయట పెరగటం.. మగవారిలో శుక్రకణాల సంఖ్య తగ్గటం, చురుకుగా లేకపోవటం వంటివెన్నో గర్భధారణకు అడ్డంకిగా పరిణమిస్తున్నాయి. వీటికి తోడు ఆలస్యంగా పెళ్లి చేసుకోవటం.. ఆధునిక జీవనశైలితో ముడిపడిన ఊబకాయం కూడా సమస్యాత్మకంగా పరిణమిస్తున్నాయి. అదృష్టం కొద్దీ ఆధునిక కృత్రిమ గర్భధారణ పద్ధతులు ఎంతోమంది సంతాన స్వప్నాన్ని తీరుస్తున్నాయి. కారణాన్ని గుర్తించి, వీలైనంత త్వరగా చికిత్స తీసుకోవటమే చేయాల్సింది.
సంతానం కోసం ప్రయత్నిస్తున్నా ఫలితం లేకపోతే మనసులో ఏదో వెలితిగానే ఉంటుంది. ప్రతి రేయీ కలత నిద్రతోనే గడుస్తుంది. నిస్సహాయత, కోపం, సిగ్గు, ఆత్మన్యూనత, ఆవేదన వంటి భావోద్వేగాలు మనసును ఉక్కిరిబిక్కిరి చేస్తుంటాయి. ప్రపంచంలో అత్యధిక జనాభా గల దేశమైనప్పటికీ మనదగ్గరా ఇలాంటి వేదనకు గురయ్యేవారు ఎందరో. సుమారు 2.75 కోట్ల మంది సంతానలేమితో బాధపడుతున్నారని.. ప్రతి 15 మంది దంపతుల్లో ఒక జంట సంతానం కలగక ఇబ్బంది పడుతున్నారని అంచనా. మహిళల్లో అండం విడుదల కాకపోవటం, అండాశయాల నుంచి వచ్చే ఫలోపియన్ గొట్టాలు మూసుకోవటం, ఎండోమెట్రియం పొర బయట పెరగటం.. మగవారిలో శుక్రకణాల సంఖ్య తగ్గటం, చురుకుగా లేకపోవటం వంటివెన్నో గర్భధారణకు అడ్డంకిగా పరిణమిస్తున్నాయి. వీటికి తోడు ఆలస్యంగా పెళ్లి చేసుకోవటం.. ఆధునిక జీవనశైలితో ముడిపడిన ఊబకాయం కూడా సమస్యాత్మకంగా పరిణమిస్తున్నాయి. అదృష్టం కొద్దీ ఆధునిక కృత్రిమ గర్భధారణ పద్ధతులు ఎంతోమంది సంతాన స్వప్నాన్ని తీరుస్తున్నాయి. కారణాన్ని గుర్తించి, వీలైనంత త్వరగా చికిత్స తీసుకోవటమే చేయాల్సింది.
కారణాలు అనేకం
ఎలాంటి నిరోధక సాధనాలు వాడకుండా, వరుసగా ఏడాది పాటు సంతానం కోసం ప్రయత్నిస్తున్నా గర్భం ధరించకపోతే కారణం ఏంటన్నది తెలుసుకునే ప్రయత్నం చేయటం చాలా ముఖ్యం. గర్భం ధరించకపోవటానికి చాలా కారణాలే ఉన్నాయి. ఒక్క మహిళలనే నిందించటం తప్పు. పురుషుల్లోని సమస్యలూ గర్భధారణకు అడ్డంకిగా నిలుస్తుంటాయని గుర్తించాలి.
ఎక్కువ వయసు: మహిళల్లో 35 ఏళ్ల తర్వాత ఏటా సంతానం కలిగే అవకాశం తగ్గుతూ వస్తుంది. సాధారణంగా 40-45 ఏళ్లలో నెలసరి ఆగిపోతుంది (మెనోపాజ్). శారీరకంగా బాగానే ఉన్నా మెనోపాజ్ దగ్గర పడుతున్నకొద్దీ పిండంలో జన్యుమార్పులు తలెత్తే అవకాశమూ పెరుగుతుంది. ఇక మగవారిలో వయసు మీద పడుతున్నకొద్దీ శుక్రకణాల సంఖ్య, వాటి చురుకుదనం తగ్గుతూ వస్తాయి. ఆకారమూ మారొచ్చు. అందువల్ల మహిళలకు 35 ఏళ్లు, మగవారికి 40 ఏళ్లు దాటినా సంతానం కలగకపోతే.. ముఖ్యంగా సంతానం కోసం ప్రయత్నిస్తున్నా ఫలితం కనిపించకపోతే వీలైనంత త్వరగా కృత్రిమ గర్భధారణకు ప్రయత్నించాలి. లేకపోతే విలువైన సమయం వృథా అయినట్టే.
ట్యూబుల సమస్యలు: అండాశయం నుంచి గర్భసంచిలోకి వచ్చే ఫలోపియన్ గొట్టాలు మూసుకుపోయినా, దెబ్బతిన్నా గర్భధారణ కష్టమవుతుంది. గనేరియా, క్లమీడియా వంటి సుఖవ్యాధులు.. అబార్షన్ అనంతరం ఇన్ఫెక్షన్లు సోకటం వల్ల గొట్టాలు మూసుకోవచ్చు. ఇలాంటివారికి ల్యాప్రోస్కోపీ సర్జరీతో గొట్టాలను సరిచేయాల్సి ఉంటుంది. అప్పటికీ సంతానం కలగకపోయినా, ల్యాప్రోస్కోపిక్ సర్జరీ విఫలమైనా కృత్రిమ గర్భధారణ పద్ధతులను ప్రయత్నించాల్సి ఉంటుంది.
అండాల సమస్యలు: కొందరికి అండాశయాల్లో నీటి తిత్తులు (పాలీ సిస్టిక్ ఒవేరియన్ సిండ్రోమ్) ఉండొచ్చు. వీరిలో హార్మోన్లు అస్తవ్యస్తమై నెలసరి సరిగా రాదు. అండాలు విడుదల కావు. దీనికి ఊబకాయమూ తోడైతే గ్లూకోజు మోతాదులూ పెరుగుతాయి. వీరికి కృత్రిమ గర్భధారణ చికిత్సల అవసరం ఎక్కువ. కొందరికి అండాల నిల్వ తక్కువగా ఉండటమూ సమస్య తెచ్చిపెడుతుంది. చిన్నవయసులో అండాలు తగ్గితే గర్భధారణకు అంత ఇబ్బందేమీ ఉండదు. వీలైనంత త్వరగా చికిత్స ఆరంభిస్తే మంచి ఫలితం కనిపిస్తుంది. అదే పెద్ద వయసులోనైతే అండాల నిల్వతో పాటు నాణ్యతా తగ్గుతుంది. ఇవి గర్భధారణకు విఘాతం కలిగిస్తాయి.
గర్భసంచిలో లోపాలు: పుట్టుకతోనే కొందరికి గర్భసంచిలో లోపాలు ఉండొచ్చు. కొందరికి గర్భసంచి గోడలకు తిత్తులు, కణితులు ఏర్పడొచ్చు. ఇవి ఫలోపియన్ గొట్టాలకు అడ్డుపడి గర్భధారణకు అడ్డుపడొచ్చు. శస్త్రచికిత్స చేసి వీటిని తొలగించినా గర్భం ధరించకపోతే కృత్రిమ గర్భధారణకు ప్రయత్నించాల్సిందే.
ఎండోమెట్రియోసిస్: గర్భం ధరించినప్పుడు పిండం కుదురుకోవటానికి గర్భాశయం లోపల ప్రతి నెలా ఎండోమెట్రియం పొర ఏర్పడుతుంది. గర్భం ధరించకపోతే ఇది విడిపోయి, రుతుస్రావం రూపంలో బయటకు వచ్చేస్తుంది. అయితే కొందరికి ఎండోమెట్రియం పొర గర్భాశయం వెలుపల పెరగొచ్చు. ఇది ఫలోపియన్ గొట్టాలు, అండాశయాలనూ దెబ్బతీయొచ్చు. ఈ సమస్య తీవ్రంగా గలవారికి కృత్రిమ గర్భధారణే తొలి అవకాశంగా పరిగణించాల్సి ఉంటుంది.
శుక్ర కణాలు తగ్గటం: మగవారిలో శుక్ర కణాల సంఖ్య తగ్గటం ప్రధాన సమస్య. కొందరిలో వీటి కదలికలు తగ్గొచ్చు, ఆకారమూ మారొచ్చు. మనదేశంలో దీనికి ప్రధాన కారణం మధుమేహం. ఒకప్పటితో పోలిస్తే ఇప్పుడు పెళ్లి చేసుకునే వయసు దాదాపు పదేళ్లు పెరిగింది. అప్పట్లో సంతానం కలిగాక మధుమేహం వచ్చేది. ఇప్పుడు పెళ్లికి ముందే వచ్చేస్తోంది. ఇది సంతాన సామర్థ్యం మీదా ప్రభావం చూపుతోంది. దీనికి ఊబకాయం కూడా ఒక కారణమే. కొందరికి శుక్ర కణాలు అసలే ఉండకపోవచ్చు. ఇలాంటివారికి వృషణాల్లోంచి శుక్ర కణాలను తీసి (టెస్టిక్యులర్ స్పెర్మ్ ఆస్పిరేషన్/ఎక్స్ట్రాక్షన్) గర్భధారణకు ప్రయత్నించొచ్చు.
కాలుష్యం: పరిశ్రమల నుంచి వెలువడే కాలుష్య కారకాలూ తక్కువేమీ కాదు. అప్పటికే ఉన్న సమస్యలను ఇవి మరింత ఉద్ధృతం చేస్తాయి.
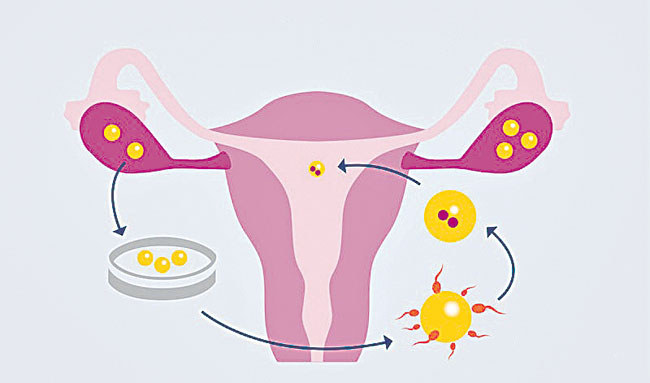
చికిత్సలేంటి?
గర్భధారణకు అడ్డుపడుతున్న కారణాలను సరిదిద్దటంతోనే చాలామంది గర్భం ధరిస్తుంటారు. అప్పటికీ ఫలితం కనిపించకపోతే.. అండం విడుదలవుతున్నా గర్భం ధరించకపోతే కృత్రిమ పద్ధతులు అవసరమవుతాయి.
ఐయూఐ (ఇంట్రా యూటరీన్ ఇన్సెమినేషన్): ఇది తేలికైన చికిత్స. ఇందులో పురుషుల నుంచి వీర్యాన్సి సేకరించి, ప్రయోగశాలలో పరీక్షిస్తారు. ఆరోగ్యంగా, చురుకుగా ఉన్న కణాలను వేరుచేసి సన్నటి, మెత్తటి గొట్టం ద్వారా నేరుగా స్త్రీ గర్భాశయంలో ప్రవేశపెడతారు. అండం విడుదలయ్యే రోజుల్లోనే దీన్ని చేస్తారు. మరిన్ని అండాలు విడుదలయ్యేలా ముందే మందులూ ఇస్తారు. ఐయూఐ ప్రక్రియతో మూడు, నాలుగు సార్లకే గర్భధారణ జరగొచ్చు.
ఐవీఎఫ్ (ఇన్విట్రో ఫెర్టిలైజేషన్): ఫలోపియన్ గొట్టాల్లో జరగాల్సిన ఫలదీకరణ ప్రక్రియను బయట నిర్వహించి, పిండాలను గర్భసంచిలో ప్రవేశ పెట్టటం దీనిలోని కీలకాంశం. ఇందులో ముందు స్త్రీల నుంచి పక్వమైన అండాలను బయటకు తీస్తారు. మగవారిలో ఎలాంటి ఇబ్బందులు లేకపోతే శుక్ర కణాలను సంగ్రహిస్తారు. అండాలను ఒక పాత్రలో పెట్టి, శుక్రకణాలతో కలుపుతారు. ఫలదీకరణ చెందిన అండాలను 3 లేదా 5 రోజుల పాటు వృద్ధి చెందించి, స్త్రీ గర్భాశయంలో ప్రవేశపెడతారు. సాధారణంగా మహిళల్లో నెలకు ఒక అండమే విడుదలవుతుంది. ఒక్క దీంతోనే ఫలదీకరణ సాధ్యం కాకపోవచ్చు. అందుకే పది రోజుల ముందు నుంచే ఇంజెక్షన్లు ఇచ్చి, అండాలు ఎక్కువ విడుదలయ్యేలా చేస్తారు. అలాగని మరీ ఎక్కువ అండాలు విడులయ్యేలా చేస్తే ప్రమాదం. అందుకే 10-15 అండాలు విడుదలయ్యేలా చేసి, వీటిల్లో 7 అండాలను సంగ్రహిస్తారు.
ఇక్సీ (ఇంట్రా సైటోప్లాస్మిక్ స్మెర్మ్ ఇంజెక్షన్): దీన్ని మెరుగుదిద్దిన ఐవీఎఫ్ చికిత్స అనుకోవచ్చు. ఇది శుక్రకణాలు చాలా తక్కువగా ఉండే పురుషుల విషయంలో బాగా ఉపయోగపడుతుంది. ఇందులో స్త్రీ నుంచి సేకరించిన అండాల్లోకి ప్రత్యేకమైన, సన్నటి సూదిలాంటి పరికరంతో పురుషుల శుక్ర కణాలను ప్రవేశపెడతారు. ఫలదీకరణ చెందిన తర్వాత తొలిదశ పిండాలను స్త్రీ గర్భసంచిలో ప్రవేశపెడతారు.
ఎంతవరకు ఫలితముంటుంది?
సహజంగా ప్రయత్నించేవారిలో 15-20% మందే ఒక నెలలో గర్భం ధరిస్తుంటారు. అదే ఐవీఎఫ్లో 30-40% మందికి తొలి ప్రయత్నంలోనే గర్భధారణ జరుగుతుంది. కృత్రిమ గర్భధారణ పద్ధతిలో ఎక్కువ పిండాలను సృష్టిస్తారు. మంచి ఆరోగ్యంగా ఉన్న, లోపాలు లేని పిండాలనే ఎంచుకొని, ప్రవేశపెడతారు. అందువల్ల ఫలితమూ ఎక్కువగా ఉంటుంది. ఈ దృష్టితో చూస్తే ఐవీఎఫ్ నిజంగా అద్భుతమే.
ఒకసారి రెండే
స్త్రీ శరీరం ఒక పిండాన్ని మోయటానికే అనువుగా ఉంటుంది. ఐవీఎఫ్ పద్ధతిలో ఎక్కువ అండాలను ప్రవేశపెడితే కవలలు పుట్టే అవకాశముంటుంది. ఇలా బలవంతంగా కవలలు పుట్టేలా చేయటమంటే మహిళలకు అసౌకర్యం కలిగించినట్టే. కాన్పు తర్వాత కవలలను కనిపెట్టుకోవటానికి ఖర్చూ పెరుగుతుంది. అందుకే గర్భసంచిలో ప్రవేశపెట్టే పిండాల సంఖ్య గత 30 ఏళ్లలో బాగా తగ్గిపోయింది. దీని ఉద్దేశం- కవలలు పుట్టకుండా చూడటమే. మొదట్లో అమెరికాలో నాలుగైదు పిండాలను గర్భసంచిలో ప్రవేశపెట్టేవారు. ఇప్పుడు రెండుకు తగ్గించారు. యూరప్లోనైతే ఒక పిండాన్నే ప్రవేశపెడుతున్నారు. మనదగ్గర చాలావరకు రెండు పిండాలనే ప్రవేశపెడుతున్నారు. అసాధారణ పరిస్థితుల్లో తప్పనిసరైతే మూడు పిండాలను ప్రవేశపెట్టొచ్చు.
అధునాతనం-నిశిత పరిశీలన

సాధారణంగా ఫలదీకరణ చెందిన అండాలను ఇంక్యుబేటర్లో పెట్టి, 1, 3, 5 రోజుల్లో పరిశీలిస్తుంటారు. ఇంక్యుబేటర్ను ఎక్కువసార్లు తెరిస్తే లోపల పీహెచ్ సాచ్యురేషన్ తగ్గొచ్చు. పిండం మీద కాంతి ప్రభావం పడొచ్చు. ఇలాంటి ఇబ్బందులను తొలగించటానికి ఇప్పుడు ‘టైమ్ లాప్స్ ఎంబ్రియో మానిటరింగ్’ వ్యవస్థ అందుబాటులోకి వచ్చింది. ఇంక్యుబేటర్లోని గదుల్లో వేర్వేరుగా ఫలదీకరణ చెందిన అండాలను పెడతారు. ప్రతి గదికీ కెమెరా ఉంటుంది. ఇది ప్రతి 5 నిమిషాలకోసారి ఫొటోలు తీస్తుంది. ఇంక్యుబేటర్లోని సాఫ్ట్వేర్ ఫొటోలను వీడియోగా మారుస్తుంది. దీంతో గదిని తెరవకుండానే కణ విభజన ఎలా జరుగుతుందో స్పష్టంగా పరిశీలించొచ్చు. అసాధారణ మార్పులుంటే పిండాన్ని పక్కన పెట్టేయొచ్చు. ఎలాంటి లోపాలు లేని పిండాన్ని ఎంచుకొని, మార్పిడి చేయటానికిది బాగా వీలు కల్పిస్తుంది.
శీతలీకరణతో భద్రం
గర్భసంచిలో ప్రవేశపెట్టగా మిగిలిన పిండాలను తర్వాతి నెలల్లో వాడుకోవటానికి శీతలీకరణ పద్ధతితో భద్రపరచుకోవటమూ సాధ్యమవుతోంది. ఇందుకు ఒకప్పుడు స్లో ఫ్రీజింగ్ పద్ధతిని ఉపయోగించేవారు. ఇప్పుడు కొత్తగా ‘విట్రిఫికేషన్’ పద్ధతి అందుబాటులోకి వచ్చింది. ఇది ఎక్కువ కాలం పిండాలను మన్నికగా ఉంచుతుంది. ఇది స్లో ఫ్రీజింగ్ కన్నా కాస్త సంక్లిష్టమైన ప్రక్రియ అయినప్పటికీ మంచి ఫలితం ఉంటుంది. ఈ పద్ధతిలో భద్ర పరచిన పిండాలు అప్పుడే ఫలదీకరణ చెందిన అండాల మాదిరిగానే గర్భధారణకు ఉపయోగపడుతుండటం గమనార్హం.
జన్యువులను బట్టి మందులు
గర్భసంచిలో అండం వృద్ది చెందటానికి ఎఫ్ఎస్హెచ్, ఎల్హెచ్ ఇంజెక్షన్లు ఇస్తారు. అయితే అందరికీ ఎల్హెచ్ అవసరముండదు. అనవసరంగా ఇస్తే దుష్ప్రభావాలు తలెత్తొచ్చు. ఇప్పటివరకూ కృత్రిమ పద్ధతులతో గర్భధారణ జరగకపోతే, దాన్ని విశ్లేషించి అప్పుడు ఎల్హెచ్ను జతచేస్తున్నారు. అంటే ఒకసారి ప్రయత్నం విఫలమైనట్టే కదా. ముందే తల్లికి జన్యు పరీక్ష చేస్తే ఎల్హెచ్ ఎవరికి అవసరమో కచ్చితంగా నిర్ణయించొచ్చు. ఎల్హెచ్ రిసెప్టర్ జీన్లో రకరకాలుంటాయి. ఒకరకం గలవారికి ఎల్హెచ్ అసలే అవసరముండదు. ఒకరకంలో తక్కువ మోతాదు, మరో రకంలో ఎక్కువ మోతాదు అవసరమవుతుంది. దీన్ని జన్యుపరీక్షతో గుర్తించి, అవసరమైనవారికి కచ్చితమైన మోతాదులో ఎల్హెచ్ ఇస్తే అండం పక్వమయ్యే తీరు పుంజుకుంటుంది. ఫలదీకరణ బాగా జరుగుతుంది.
పిండానికీ జన్యుపరీక్ష
పిండంలో జన్యు మార్పులను ముందే గుర్తించటం మరో గొప్ప మలుపు. ఇందుకు కొంతవరకు టైమ్ ల్యాప్స్ పద్ధతి తోడ్పడుతుంది గానీ అన్ని వివరాలు తెలియవు. దీన్ని అధిగమించటానికి ‘ప్రిఇంప్లాంటేషన్ జనెటిక్ డయాగ్నొసిస్’ పద్ధతి అందుబాటులోకి వచ్చింది. తల్లిదండ్రులకు జన్యు సమస్యలున్నా, తొలి సంతానానికి ఏదైనా సమస్య ఉన్నా ఇది ఉపయోగపడుతుంది. ఇందులో పిండం నుంచి ఒకట్రెండు కణాలను తీసి, జన్యువులను పరీక్షిస్తారు. నిజానికి మొత్తం జన్యువులను విశ్లేషించం కష్టం. తల్లిదండ్రుల్లో ఏయే జన్యుమార్పులున్నాయో తెలుసుకొని, వాటిని మాత్రమే పరీక్షిస్తారు. పిండంలోనూ ఆ మార్పులుంటే పక్కన పెట్టేయొచ్చు. దీన్ని ఫలదీకరణ అనంతరం 5వ రోజున చేస్తారు. ఫలితాలు రావటానికి కొంత సమయం పడుతుంది. కాబట్టి పిండాన్ని భద్రపరుస్తారు. బయాప్సీ ఫలితాలు వచ్చాక, తర్వాత నెలలో పిండాన్ని మార్పిడి చేస్తారు. ఇలా జన్యు సమస్యలను ముందే నివారించొచ్చు.
గమనిక: ఈనాడు.నెట్లో కనిపించే వ్యాపారరకటనలు వివి దేశాల్లోని వ్యాపారస్తులు, సంస్థల నుంచి వస్తాయి. కొన్ని ప్రకటనలు పాఠకుల అభిరుచిననుసరించి కృత్రిమ మేధస్సుతో పంపబడతాయి. పాఠకులు తగిన జాగ్రత్త వహించి, ఉత్పత్తులు లేదా సేవల గురించి సముచిత విచారణ చేసి కొనుగోలు చేయాలి. ఆయా ఉత్పత్తులు / సేవల నాణ్యత లేదా లోపాలకు ఈనాడు యాజమాన్యం బాధ్యత వహించదు. ఈ విషయంలో ఉత్తర ప్రత్యుత్తరాలకి తావు లేదు.































